دکتر علی نیاستی-متخصص طب فیزیکی و توانبخشی و طب سوزنی
تشخیص و درمان غیر جراحی کمر درد- دیسک-سیاتیک بیماری های عضله و استخوان - مفاصل - روماتیسم- آرتروز زانو - کاهش وزن و تناسب اندام-فیس لیفت وزیبائی و شادابی صورت.دکتر علی نیاستی-متخصص طب فیزیکی و توانبخشی و طب سوزنی
تشخیص و درمان غیر جراحی کمر درد- دیسک-سیاتیک بیماری های عضله و استخوان - مفاصل - روماتیسم- آرتروز زانو - کاهش وزن و تناسب اندام-فیس لیفت وزیبائی و شادابی صورت.اگر میخواهید با چگونگی عمل کرد ام ار ای (MRI) برای تشخیص بیماریها اشنا شوید اینجا را کلیک کنید
ام آر آی یا روش تصویربرداری با تشدید مغناطیس (Magnetic Resonance Imaging (MRI یکی از روش های پیشرفته تصویربرداری پزشکی است. با استفاده از این روش میتوان تصویر بافت های درونی بدن را دید و از آن طریق مشکلات و بیماری های اعضاء بدن را تشخیص داد. همانطور که میدانیم در روش های تصویر برداری با اشعه ایکس مانند رادیوگرافی ساده و یا سی تی اسکن بدن تحت تابش مقدار معینی از اشعه یونیزه کننده قرار میگیرد که اگر از حد مشخصی بیشتر باشد میتواند موجب اشکالاتی در کارکرد سلول ها شود. ولی در ام آر آی از اشعه ایکس استفاده ای نمیشود و بنابراین نسبت به رادیوگرافی و سی تی اسکن بسیار کم ضررتر است.
طرز کار ام آر آی چیستامواج مورد استفاده در ام آر آی از جنس امواج رادیویی و مغناطیسی هستند که ضرری برای بدن ندارند. ام آر آی از این واقعیت فیزیکی استفاده میکند که پروتون هایی که در هسته اتم ها قرار گرفته اند مانند کره زمین در حول محور ود با سرعت زیادی میچرخند و در نتیجه یک میدان معناطیسی در اطراف خود تشکیل میدهند. در ام آر آی بیمار در یک میدان مغناطیسی بسیار قوی قرار میگیرد. این میدان موجب میشود محور چرخش پروتون های هسته اتم ها در تمام بافت های بدن (بخصوص پروتون هایی که در هسته مولکول آب قرار دارند) در امتداد خطوط میدان مغناطیسی ام آر آی قرار گیرند. سپس امواج رادیویی خاصی به سوی بدن بیمار تابانده میشود. این امواج که بصورت پالس فرستاده میشوند موجب میگردند تا محور چرخش پروتون ها کمی تغییر کند. با اتمام پالس ردیویی، محور چرخش پروتون مجددا در امتداد خطوط میدان مغناطیس برمیگردد. این برگشت موجب ایجاد یک موج رادیویی (الکترومغتاطیسی) جدید میشود. سپس این امواج رادیویی ثانویه که از تک تک پروتون ها ساطع میشوند به توسط گیرنده های دستگاه ام آر آی دریافت شده و به کامپیوتر آن ارسال میگردند. کامپیوتر ام آر آی بسیار پرقدرت و با توان محاسباتی بالا است. در این کامپیوتر امواج دریافت شده بسرعت تحلیل شده و سپس تصاویری براساس این تحلیل ها ساخته میشود که پزشک آنها را بر روی مانیتور دستگاه میبیند و در صورت لزوم آنها را چاپ میکند. در کامپیوتر ام ار آی مشخص میشود که چه جاهایی از بدن موج رادیویی بیشتری از خود ساطع کرده اند. هرچه شدت موج دریافتی از نقطه ای از بدن بیشتر باشد نشانه تراکم بیشتر پروتون در آن نقطه است و چون فراوان ترین اتم بدن که پروتون دارد اتم هیدروژنی است که در مولکول آب قرار دارد پس هرجایی که موج رادیویی بیشتری ارسال کرده است در واقع آب بیشتری داشته است. |
 یک دستگاه ام آر آی
یک دستگاه ام آر آیام آر آی یک روش تصویربرداری دقیق و پرقدرت برای تشخیص مشکلات و بیماری های بافت های بدن است. یکی از نقاط تمایز این روش با سی تی اسکن در این است که در ام آر آی تصاویر بافت های نرم مانند غضروف، تاندون، لیگامان، عصب و رگ ها بسیار واضح و دقیق دیده میشوند و این روش تصویربرداری بخصوص برای تشخیص بیماری های این بافت ها مفید است. پس از ام آر آی بیشتر در بررسی مشکلات بافت های نرم بدن استفاده شده در حالیکه سی تی اسکن بیشتر برای بررسی استخوان ها و ضایعات و آسیب های آن مفید است.
آیا ام ار آی روش خطرناک یا بی خطری است
در صورتی که اصول ایمنی رعایت شوند ام آر آی روش تصویربرداری بسیار ایمن و کم خطری است. سالانه حدود 10 میلیون نفر ام آر آی انجام میدهند. انجام ام آر آی کاملا بدون درد است و عارضه کوتاه مدت یا بلند مدت شناخته شده ای ندارد.
همانطور که ذکر شد ام آر آی از یک میدان مغناطیسی بسیار پرقدرت استفاده میکند. در صورتی که اشیاء فلزی در این میدان مغناطیسی قرار گیرند حرکت میکنند. حرکت این اشیاء میتواند موجب آسیب به بیمار شود. پس در اطاق ام آر آی نباید هیچ جسم فلزی باشد. اگر بیمار وسیله فلزی با خود دارد باید آن را خارج از اطاق ام آر آی از خود جدا کند. ساعت، جواهرات و بعضی از قسمت های لباس ها فلزی هستند.
اگر بیمار قبلا جراحی شده و از گیره های فلزی بر روی رگ های او استفاده کرده اند انجام ام آر آی برای وی خطرناک است چون گیره فلزی میتواند در میدان مغناطیسی ام آر آی حرکت کند. گلوله های فلزی یا ترکش در بدن بیمار هم میتواند همین مشکل را ایجاد کند. در کسانی که از سمعک استفاده میکنند و یا در کسانی که پیس میکر قلبی دارند امواج مغناطیس ام ار آی میتواند در کارکرد این دستگاه ها ایجاد اختلال کند.
منبع: ایران ارتوپد
ادرس :مازندران _ تنکابن _ میدان شهید شیرودی _ جنب اداره ی آموزش و پرورش _ ساختمان پارس _ طبقه ی دوم _ واحد ۱۸
اگر بدنبال درمان دیسک بین مهرهای پشت قفسه سینه هستید اینجا را حتما بخوانید
از هرنی دیسک بین مهره ای جابجا شدن قسمتی از آن است که میتواند بر روی نخاع فشار آورده و مشکلاتی را بوجود آورد. شروع درمان در غالب موارد دیسک بین مهره ای سینه با انجام اقدامات غیر جراحی است و در صورتیکه پس از انجام این اقدامات مشکلات بیمار رفع نشد ممکن است نیاز به عمل جراحی وجود داشته باشد. با این حال در مواردی که علائم فشار بر روی نخاع وجود داشته باشد و یا مشکلات بیمار بسرعت در حال بدتر شدن باشد بیمار باید فورا تحت درمان جراحی قرار گیرد. مهمترین اقدامات غیر جراحی در درمان این بیماری عبارتند از
کوستوترانسورسکتومی دکمپرشن ترانس توراسیک فیوژن یا خشک کردن مهره ها
| ||||
در صورتی که دچار درد تیر کشنده در ناحیه پشت قفسه سینه و به طرف دنده ها هستید حتما اینجا را بخوانید
به علت پارگی قسمت محیطی دیسک بین مهره ای قسمت مرکزی آن به پشت جابجا شده و موجب فشار بر روی بافت های عصبی نخاع میگردد. این جابجایی دیسک را هرنی یا فتق آن میگویند.
علت هرنی یا فتق دیسک بین مهره ای سینه ای چیست
دیسک بین مهره ای در طول زندگی در معرض فشارهای زیادی قرار دارد. این فشارها و ضربات موجب بروز آسیب ها و پارگی هایی در قسمت آنولوس یعنی دورادور دیسک میشود. هر بار که دیسک آسیب میبیند خودبخود ترمیم میشود ولی این خراب شدن و ترمیم شدن ها بتدریج موجب ضعیف شدن قسمت آنولوس شده و بعد از مدتی بدنبال یک فشار ناگهانی به دیسک، قسمت آنولوس دچار چنان پارگی وسیعی میشود که قسمت مرکزی یا نوکلئوس از درون آن پارگی راه خود را به بیرون باز میکند. این بیرون زدگی هسته ژلاتینی دیسک از ورای حاشیه مدور آن را فتق یا هرنی دیسک بین مهره ای میگویند.

مسلما این آسیب ها بیشتر در نقاطی ایجاد میشود که فشار بیشتری بر روی دیسک ایجاد میشود و در ستون مهره ای سینه ای این فشار بیشتر از همه در قسمتی است که بیشترین مقدار حرکت را دارد. مهره های پایینی دیسک سینه ای بخصوص مهره دوازدهم سینه های که در محل اتصال ستون مهره سینه ای کمری قرار دارد تحت بیشترین فشار است پس احتمال هرنی دیسک در این مهره بیشتر است.
هرنی دیسک میتواند بطور ناگهانی و بر اثر تصادف اتومبیل و یا سقوط از ارتفاع یا انجام حرکاتی مانند چرخش ناگهانی ستون مهره ایجاد شود. احتمال هرنی دیسک ستون مهره سینه ای در مبتلایان به بیماری شوئرمن بیشتر است.
بیرون زدگی دیسک معمولا به سمت پشت است و میتواند بطور مستقیم به نخاع فشار وارد کند. در محدوده مهره های 9-4 ستون مهره سینه ای فشار دیسک بر روی تنها شریان تغذیه کننده ستون مهره در این ناحیه میتواند موجب اختلال جریان خون نخاع و مرگ سلول های آن شود.

جابجایی و فتق دیسک بین مهره ای و فشار به نخاع
علائم هرنی یا فتق دیسک بین مهره ای سینه ای چیست
|
علائم این بیماری بسته به محل فشار به نخاع و شدت فشار و اینکه آیا نخاع صدمه دیده یا خیر متغیر است. در غالب اوقات درد اولین علامت بیمار است. این درد میتواند در پشت قفسه سینه (در وسط و دو طرف) و در جلو قفسه سینه احساس شود.
هرنی در مهره های بالایی سینه ای میتواند موجب احساس درد در یک یا هر دو اندام فوقانی شود. هرنی در مهره های وسط میتواند موجب احساس درد در شکم و قفسه سینه شده و بیمار یا حتی پزشک فکر کنند بیمار مشکل قلبی دارد. هرنی در مهره های پایینی سینه ای میتواند موجب بروز درد در پشت کمر شده و دردی شبیه به درد کلیه ایجاد کند و یا ممکن است درد در کشاله ران یا اندام تحتانی احساس شود.
گاهی اوقات احساس گزگز و بیحسی در محدوده درد وجود دارد. گاهی اوقات ممکن است بیمار در عضلات اندام تحتانی یا فوقانی احساس ضعف کند. ممکن است اختلالاتی در دفع ادرار و مدفوع نیز وجود داشته باشد.
تشخیص هرنی دیسک بین مهره ای سینه ای معمولا با توجه پزشک به اظهارات بیمار و سپس معاینه وی امکانپذیر میشود. پزشک برای تشخیص از روش های تصویربرداری مانند رادیوگرافی ساده، سی تی اسکن و ام آر آی و همچنین از نوار عصب و عضله استفاده میکند.
منبع:ایران ارتوپد
ادرس مطب: :مازندران _ تنکابن _ میدان شهید شیرودی _ جنب اداره ی آموزش و پرورش _ ساختمان پارس _ طبقه ی دوم _ واحد ۱۸
در صورتی که دچار سر درد در ناحیه پس سری میشوید حتما اینجا را بخوانید
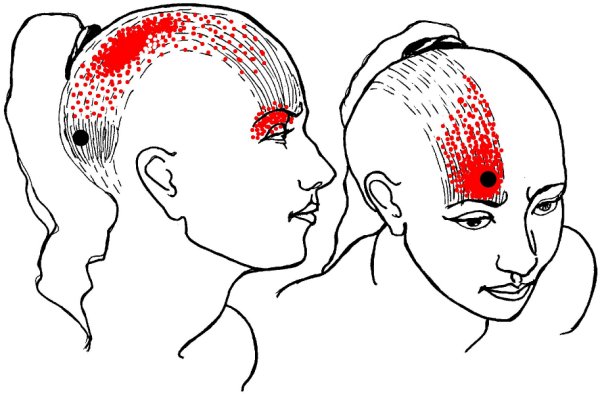 درد در ناحیه پشت سر که گاهی در پشت چشمها نیز تیر می کشد میتواند بعلت آسیب یا فشار روی عضلات پشت گردن باشد. این مشکل بطور شایعی با میگرن اشتباه میشود. گاهی گیر افتادگی عصبی در پشت سر عامل این سردرد است. گاهی درگیری مفاصل و مهره های گردنی این نوع سردرد را ایجاد می کند. تشخیص این نوع سردرد مهم است. درماتهای دارویی و طب فیزیکی برای درمان این نوع سردرد بکار می رود." گرفتگی عضلات کوچک پس سر میتواند نیز میتواند سر درد ایجا کند.فتق دیسک مهرهای بالای گردنی نیز در ایجا سر درد سهیم میباشند"(دکتر نیاستی)
درد در ناحیه پشت سر که گاهی در پشت چشمها نیز تیر می کشد میتواند بعلت آسیب یا فشار روی عضلات پشت گردن باشد. این مشکل بطور شایعی با میگرن اشتباه میشود. گاهی گیر افتادگی عصبی در پشت سر عامل این سردرد است. گاهی درگیری مفاصل و مهره های گردنی این نوع سردرد را ایجاد می کند. تشخیص این نوع سردرد مهم است. درماتهای دارویی و طب فیزیکی برای درمان این نوع سردرد بکار می رود." گرفتگی عضلات کوچک پس سر میتواند نیز میتواند سر درد ایجا کند.فتق دیسک مهرهای بالای گردنی نیز در ایجا سر درد سهیم میباشند"(دکتر نیاستی)
:مازندران _ تنکابن _ میدان شهید شیرودی _ جنب اداره ی آموزش و پرورش _ ساختمان پارس _ طبقه ی دوم _ واحد ۱۸
منبع:دکتر رئیسی
اگر از تنگی کانال نخاع گردنی رنج میبرید حتما اینجا را بخوانید
میلوپاتی چیست؟
بیماران زیادی به کلینیک طب فیزیکی مراجعه نموده اند که میلوپاتی گردنی داشتند و با تشخیصهای دیگری درمان شده بودند. بعنوان مثال بیماری با کمردرد کاندید جراحی کمری بود اما بعلت وجود اختلال تعادل برای بیمار تنگی

کانال گردنی بررسی و تشخیص داده شد. یا بیماری بعلت سندروم تونل کارپ تحت درمان بود اما میلوپاتی گردنی داشت. یا بیمار دیگری که دو بار تحت عمل جراحی کمر قرار گرفته بود. لازم دیدیم در اینجا توضیحاتی در مورد میلوپاتی گردنی ارائه نماییم. میلوپاتی گردنی ناشی از آرتروز شایعترین بیماری نخاع در افراد بالای ۵۵ سال است
التهاب نخاع گردنی را میلوپاتی میگویند. این التهاب میتواند به علت تنگی کانال گردن یا اصطلاحاً تنگی نخاع گردنی باشد. تنگی کانال خود میتواند مادرزادی بوده یا در اثر آرتروز به وجود آید. آرتروز گردنی شایعترین علت تنگی کانال گردن و فشار به نخاع یا میلوپاتی است. کاهش ارتفاع دیسک، باعث کاهش قوس گردن که به صورت لوردوز است میشود. در نتیجه لیگامنتوم فلاوم بر روی خودش چین میخورد بهعلاوه استئوفیت مفاصل لوشکا و فاست و همچنین اسئوفیت لبههای مهرهها باعث تنگی کانال نخاع میگردد. فشار به نخاع حاصله از تنگی کانال گردنی به آرامی پیشرفت میکند.
در مواردی زیادی عکسهای رادیولوژی فشار زیادی به نخاع را نشان میدهد ولی بیمار علامت جدی ندارد. بهنظر میرسد نخاع تا حدی در برابر تغییر شکل کانال نخاعی مقاوم است. در صورتی که بیمار سرش را به عقب ببرد ممکن است نخاع تحت فشار بیشتری قرار گیرد. با خم کردن گردن به جلو ممکن است سطح کانال نخاعی بازتر شود. اما احتمال فشار به نخاع توسط استئوفیتهایی که از لبه دیسک بیرون زده است وجود دارد. اگر جابهجایی و ناپایداری نیز در بین مهرهها وجود داشته باشد باز ممکن است فشار به نخاع بیشتر شود. وقتی دو مهره مجاور به علت آرتروز حرکت کمتری دارند، جبران حرکت ستون فقرات در مهرههای مجاور جایگزین حرکت این دو مهره میگردد بنابراین ممکن است این مهرهها در معرض جابهجایی قرار گیرند.
در برخی موارد تنگی کانال نخاعی به خاطر استخوانی شدن لیگامان طولی خلفی است و باعث فشار به نخاع گردد. بیرون زدن دیسک و استئوفیتهای اطراف دیسک میتوانند به عروق نخاع فشار وارد کرده و باعث میلوپاتی عروقی گردد.
در تنگی کانال نخاعی معمولاً ابتدا راههای حرکتی(کورتیکواسپاینال) درگیر میشود که باعث ضعف در اندامهای تحتانی میشود به دنبال آن راههای ستون خلفی درگیر شده و باعث اختلال تعادل در راه رفتن بیمار میگردد. بسته به علائم میلوپاتی به پنج دسته تقسیم میشود. نوع اول که شایعترین نوع است و سندرم ضایعه عرضی نامیده میشود. علائم اندام فوقانی دیده نمیشود و علائم عمدتاً در اندامهای تحتانی است. در نوع دوم سیستم حرکتی مبتلا است و علائم شبه به بیماری ای. ال. اس. است. به علت فشار به نخاع راههای حرکتی در این فرم درگیر است و بیمار علائم حسی ندارد. اندام فوقانی و تحتانی هر دو درگیر است و بیمار از اسپاستیسیتی و اختلال راه رفتن شکایت دارد.
در نوع سوم شبه سندرم نخاعی مرکزی است. در این حالت دستها بیشتر از پاها درگیر است. در فرم چهارم شبه سندرم براون سکوارد است و در سمت مبتلا اختلال حرکتی و در سمت مقابل اختلال حسی وجود دارد. در فرم پنجم که سندرم درد نخاعی بازوئی است Brachialgia cord syndrome در این حالت علائم فشار به نخاع همراه با درد تیر کشنده در اثر فشار به اعصاب گردنی دیده میشود.
در بررسی رادیولوژی ساده باید به اسئوفیتها توجه شود. از لحاظ ناپایداری عکسهای لترال گردن در حالت فلکشن و اکستنشن باید گرفته شود.
لوردوز طبیعی گردن بین 13 ± 21 درجه است. با افزایش سن قوس گردن کم میشود و در حدود ده درصد افراد بدون علامت گردنی به صورت کیفوز است. اندازه کانال گردنی طبیعی در بالغین 18-17 میلیمتر است(بین 20-13 میلیمتر). در صورتی که قطر کانال به 13-10میلیمتر برسد فشار به نخاع اتفاق میافتد. در این حالت تنگی نسبی کانال نخاع گردنی اطلاق میشود. در صورتی که قطر کانال به زیر 10 میلیمتر برسد انسداد مطلق کانال نامیده میشود. در این حالت در صورت حرکت سر به عقب قطر کانال بسیار کمتر شده و به نخاع فشار وارد میشود. این حالت در ترمز ناگهانی اتوموبیل و یا زمین خوردن ممکن است ایجاد شده و باعث آسیب جدی به نخاع گردد.
دقیقترین روش اندازهگیری کانال نخاعی توسط سیتیاسکن است اما ام. آر. ای. بهترین روش دیدن تغییرات در خود نخاع است.
وجود سیگنال غیرطبیعی در نخاع لزوماً ارتباطی با نتایج بالینی ندارد. اگر ضایعه دیده شده در ام. آر. ای. در 2T حاشیه واضحی داشته باشد نتایج بدتری نسبت به گردنی که حاشیه ضایعه واضح نیست دارد. در مطالعهای در 20 درصد بیمارانی که درمان غیرجراحی شده بودن افزایش سیگنال نخاع بعد از 3 سال از بین رفته بود.
شرح حال در میلوپاتی
بیماران ممکن است از گزگز که تا حدی منتشر است شکایت داشته باشند. ممکن است از اختلال تعادل یا اختلال در حرکات ریز مثل بستن دکمه لباس شکایت داشته باشند. گاهی بیمار از اختلال در نوشتن یا بازکردن و بستن سریع دستها شکایت داشته باشند. ضعف در اندامهای تحتانی معمولاً از پروگزیمال شروع میشود و ممکن است بیمار از اشکال در بلند شدن از صندلی شاکی باشد. این حالت برعکس ضعف عضلانی در تنگی کانال کمری است. اختلال فابل توجه در کنترل ادرار و مدفوع نادر است و در موارد شدید ممکن است دیده شود . نیمی از بیماران شکایتی از درد گردن ندارد و این امر باعث اشتباه تشخیصی میشود.
معاینه بالینی
در معاینه بیمار باید به حرکات گردن دقت کرد. نقاط دردناک در ستون فقرات گردنی باید بررسی گردد. علامت لرمیت ممکن است وجود داشته باشد. اما این علامت تنها در 10 درصد بیماران با میلوپاتی گردنی دیده میشود. این علامت در ام اس نیز دیده می شود. آتروفی عضلات، ناحیه شانه در تنگی کانال ناحیه 6C-5C دیده میشود. ممکن است فاسیکولاسیون نیز در عضلات درگیر دیده شود. در معاینه ممکن است لاغری عضلات دست دیده شود. از بیمار میخواهم انگشتان را در حالت اکستاسنیون و اداکشن نگه دارد.
اگر دو انگشت سمت اولنار در عرض 60-30 ثانیه فلکس و ابداکت شوند به این علامت Finger escape sign میگویند و نشانه میلوپاتی میتواند باشد. بیمار باید بتواند دستها را سریع باز و بسته کند. عدم توانایی در حرکت سریع انگشتان میتواند نشانه میلوپاتی گردنی باشد. فرد باید بتواند در ۱۰ ثانیه ۲۰ مرتبه دست را مشت و باز نماید. معاینه حسی از لحاظ حس و ویبرشن و حس نوک سوزن در بیمار ضروری است. رفلکسها نیز باید بررسی شوند اگر میلوپاتی همراه با رادیکولوپاتی باشد ممکن است در سطحی که رادیکولوپاتی وجود دارد رفلکسها کاهش یافته و در سطوح دیگر افزایش یافته باشد. وجود علامت بابنسکی و هوفمن باید ارزیابی شود. راه رفتن بیمار نیز باید ارزیابی گردد. تست رومبرگ نیز باید انجام شود. در صورت شک به سایر تشخیص نوار عصب کمک کند نوار عصب و عضله میتواند کمککننده باشد. انجام MEP و SEP برای تشخیص میلوپاتی کمککننده است و قبل از جراحی باید انجام گیرد.
گردنی باشد. فرد باید بتواند در ۱۰ ثانیه ۲۰ مرتبه دست را مشت و باز نماید. معاینه حسی از لحاظ حس و ویبرشن و حس نوک سوزن در بیمار ضروری است. رفلکسها نیز باید بررسی شوند اگر میلوپاتی همراه با رادیکولوپاتی باشد ممکن است در سطحی که رادیکولوپاتی وجود دارد رفلکسها کاهش یافته و در سطوح دیگر افزایش یافته باشد. وجود علامت بابنسکی و هوفمن باید ارزیابی شود. راه رفتن بیمار نیز باید ارزیابی گردد. تست رومبرگ نیز باید انجام شود. در صورت شک به سایر تشخیص نوار عصب کمک کند نوار عصب و عضله میتواند کمککننده باشد. انجام MEP و SEP برای تشخیص میلوپاتی کمککننده است و قبل از جراحی باید انجام گیرد.
منبع:دکتر رئیسی
ادرس :مازندران _ تنکابن _ میدان شهید شیرودی _ جنب اداره ی آموزش و پرورش _ ساختمان پارس _ طبقه ی دوم _ واحد ۱۸



